La semaine de la Dénutrition est officiellement lancée ! A cette occasion, la SRAE Nutrition des Pays de la Loire et l’URPS Orthophoniste souhaitent porter à votre connaissance les enjeux du repérage et de l’accompagnement de la dénutrition ainsi que votre rôle.
La dénutrition et le rôle de l’orthophoniste
DEFINITION ET CHIFFRES CLES
La dénutrition résulte d’un déséquilibre nutritionnel, lorsque les apports alimentaires ne couvrent pas les besoins de l’organisme. Elle se traduit par une perte de poids et/ou de masse musculaire, qui fragilise la santé. Attention, une personne en surpoids ou obèse peut aussi être dénutrie.
En France, aujourd’hui, c’est 2 millions de personnes qui sont touchées par la dénutrition. Elle concerne tous les âges notamment les personnes vivant avec une pathologie, les personnes hospitalisées et tout particulièrement les personnes âgées à leur domicile ou en EHPAD.

DIAGNOSTIC
Le diagnostic de la dénutrition repose sur l’association d’un critère phénotypique (perte de poids, indice de masse corporelle bas, baisse de masse et/ou de force musculaire) et d’un critère étiologique (réduction de la prise alimentaire, absorption réduite, situation pathologique). Les facteurs déclenchants ou aggravants la dénutrition peuvent être multiples et intriqués ; d’ordre pathologique, psychologique ou social.
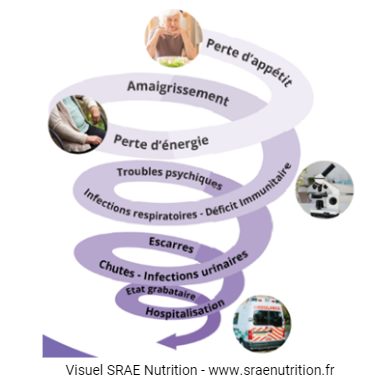
CONSEQUENCES
La dénutrition provoque un affaiblissement généralisé en diminuant les défenses immunitaires et augmentant le risque d’infection. Elle diminue également les forces musculaires ainsi que la mobilité, augmentant le risque de chute et de dépendance. On parle de « spirale de la dénutrition ». Une fois le processus enclenché, il est difficile de revenir à un bon état nutritionnel ; il est donc impératif d’agir dès les premiers signes d’alerte.
En cas de maladie chronique, la dénutrition diminue l’espérance de vie.
LA DYSPHAGIE : UN RISQUE MAJEUR DE DENUTRUTION
La Haute Autorité de Santé identifie les troubles de la déglutition et les troubles bucco-dentaires comme des facteurs de risque majeurs de dénutrition chez la personne âgée.
Les troubles de la déglutition peuvent avoir des causes multiples : pathologies de la sphère ORL, malformations congénitales ou lésions, pathologies neurologiques ou neurodégénératives, etc. Ils peuvent concerner l’enfant (souvent en lien avec les troubles de l’oralité), l’adulte ou la personne âgée. Après 85 ans, ils concernent 28% des personnes à domicile et entre 30 et 60% en institution. Les conséquences peuvent aller d’une gêne au moment de déglutir à une incapacité totale d’avaler. A terme, les troubles de la déglutition peuvent conduire à des infections pulmonaires, une baisse de la qualité de vie, l’allongement et la modification des repas et à une altération de l’état nutritionnel. Chez certains patients, la dysphagie est associée à une peur ou un refus de s’alimenter et à une perte d’appétit, entrainant une réduction progressive et chronique des apports alimentaires pouvant engendrer une dénutrition et une perte de poids.
La dénutrition peut, quant à elle, aggraver les troubles de la déglutition, en particulier chez les personnes âgées. En effet, les muscles mobilisés dans le processus de déglutition sont impactés par la sarcopénie (perte de masse et de force musculaire), secondaire à la dénutrition. De plus, la baisse de la force musculaire amoindrit l’efficacité de la toux, qui protège des fausses-routes.
Un patient dysphagique est à risque élevé de dénutrition. Un patient dénutri est à risque élevé de dysphagie.
LE RÔLE DE L’ORTHOPHONISTE : DU REPERAGE A L’ACCOMPAGNEMENT
Les patients vus par l’orthophoniste dans le cadre d’un bilan de déglutition et, plus globalement, tous les patients âgés, sont à haut risque de dénutrition. Des signes d’alerte comme une perte d’appétit et du plaisir de manger, une baisse des prises alimentaires ou une perte de poids involontaire doivent être évocateurs d’une dénutrition et nécessitent d’engager rapidement une prise en charge.
Les Outils de repérage :

L’outil PARAD. C’est un outil simple et rapide pour repérer la dénutrition. Il peut être utilisé par le patient lui-même ou avec l’aide de son professionnel de santé.

La dénutrition : repérée dans le cadre du dispositif ICOPE. Le programme ICOPE PDL joue un rôle dans la prévention de la dépendance chez la personne âgée. Grâce à un questionnaire de dépistage, 6 capacités intrinsèques sont explorées chez la personne âgée, dont la nutrition, avec le repérage d’une perte de poids et/ou d’une perte d’appétit. Si une anomalie est repérée, une évaluation plus approfondie est réalisée et un suivi personnalisé et pluriprofessionnel est mis en place.
L’accompagnement :
La prise en charge de la dénutrition chez un patient dysphagique est nécessairement pluriprofessionnelle. Les orthophonistes travaillent en étroite collaboration avec les professionnels gravitant autour du patient : médecin, diététicien, personnel soignant, dentiste, ergothérapeute, etc.
Les rôles de l’orthophoniste sont d’évaluer et/ou réévaluer la déglutition et de préconiser des adaptations posturales et texturales afin de prévenir les fausses-routes alimentaires et d’assurer un niveau d’apports nutritionnels suffisants et une bonne hydratation. En établissement ou en EHPAD, les orthophonistes accompagnent le patient pendant le repas et veillent à ce que l’installation soit confortable, la posture adaptée, l’environnement calme et favorable à la concentration, et à ce que les textures soient adaptées. Il conseille et informe le patient lui-même mais également les professionnels qui le prennent en charge.
Le passage en texture modifiée est souvent difficile pour les patients, les quantités consommées sont faibles et les apports en protéines et en énergie insuffisants. L’orthophoniste accompagne le patient vers une alimentation en texture modifiée qui reste la plus variée et la plus diversifiée possible afin d’être agréable et équilibrée. Un suivi diététique est recommandé pour conseiller et accompagner le patient dans les adaptations de son alimentation, en prenant en compte ses capacités, ses habitudes alimentaires et son mode de vie. Afin d’assurer la couverture des besoins nutritionnels, l’alimentation est enrichie, avec une densité nutritionnelle augmentée sans augmentation du volume du repas. Des aliments riches en protéines (lait en poudre, fromages mous, jambon ou poisson mixés, œuf, etc.) et riches en énergie (huile, crème, beurre, produits sucrés) doivent être systématiquement ajoutés aux plats. Le plaisir de manger doit être stimulé, avec des plats visuellement attrayants et riches en goût. Si l’alimentation traditionnelle ne suffit pas, des compléments nutritionnels oraux (CNO) peuvent être prescrits ; ils existent sous de nombreuses formes, parfums et textures (boissons, crèmes, etc.). L’orthophoniste pourra accompagner le patient vers des produits adaptés à ses capacités.
Les ressources à votre disposition pour l’accompagnement de vos patients :

(Re)découvrez le webinaire sur le rôle de l’orthophoniste dans la dénutrition, présenté par Pauline CAREIL, orthophoniste.
Pour information, l’expérimentation du parcours D-NUT est aujourd’hui terminée

Les orthophonistes et diététiciens du CHU de Montpellier ont élaboré un livret « Conseils pratiques en cas de dysphagie », à destination des patients et des aidants. Cet outil, approuvé en 2023 par l’Association Française des Diététiciens Nutritionnistes


